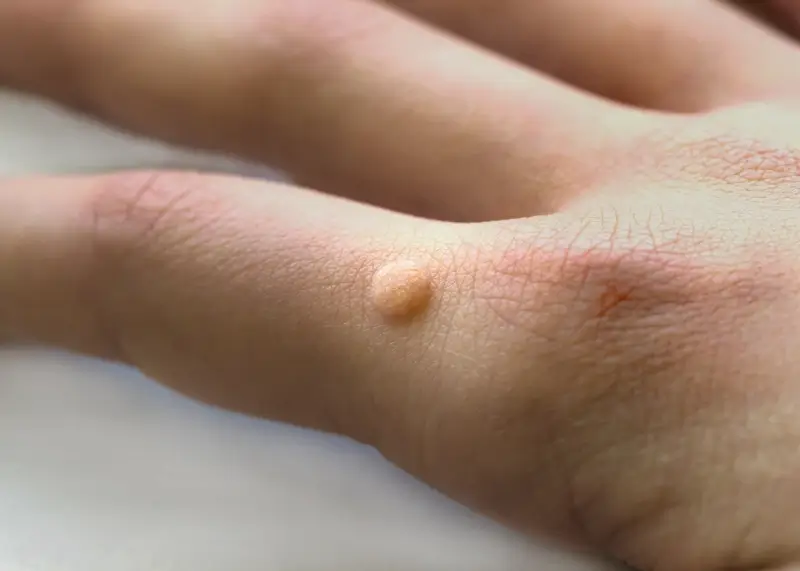
Kiedy zastanawiamy się, jak powstają kurzajki, musimy przede wszystkim wskazać na wirusa brodawczaka ludzkiego, czyli HPV (ang. Human Papillomavirus). Jest to grupa ponad 150 różnych typów wirusów, z których wiele jest odpowiedzialnych za zmiany skórne, w tym właśnie za brodawki powszechne, czyli kurzajki. Wirus HPV atakuje komórki naskórka, powodując ich niekontrolowany wzrost i proliferację, co skutkuje charakterystycznym, grudkowatym wyrostkiem na skórze. Zakażenie HPV następuje zazwyczaj poprzez bezpośredni kontakt ze skórą osoby zakażonej lub przez kontakt z zanieczyszczonymi przedmiotami. Wirus wnika do organizmu przez drobne uszkodzenia naskórka, takie jak otarcia, skaleczenia czy pęknięcia skóry. Nawet niewielka rysa może stać się bramą dla wirusa. Ważne jest, aby zrozumieć, że nosiciel wirusa nie musi mieć widocznych kurzajek, aby móc zarażać. Wirus może być obecny w organizmie przez długi czas, pozostając w stanie uśpienia, zanim dojdzie do aktywacji i rozwoju widocznych zmian skórnych. Różnorodność typów wirusa HPV sprawia, że kurzajki mogą przybierać różne formy i lokalizacje, od małych, płaskich grudek po większe, brodawkowate narośla.
Czynniki sprzyjające zakażeniu wirusem HPV obejmują osłabiony układ odpornościowy, który nie jest w stanie skutecznie zwalczyć patogenu. Długotrwały stres, niedobory witamin, choroby przewlekłe czy przyjmowanie leków immunosupresyjnych mogą zwiększać podatność na infekcje wirusowe. Dodatkowo, wilgotne i ciepłe środowiska, takie jak baseny, sauny czy szatnie, stanowią idealne warunki do przetrwania i rozprzestrzeniania się wirusa. Dlatego też osoby często korzystające z takich miejsc są bardziej narażone na zakażenie. Skłonność do powstawania kurzajek może być również dziedziczna, choć nie jest to regułą. Pewne predyspozycje genetyczne mogą wpływać na reakcję organizmu na infekcję wirusową.
W jaki sposób dochodzi do zakażenia wirusem brodawczaka ludzkiego?
Zrozumienie dróg transmisji wirusa HPV jest kluczowe w kontekście tego, jak powstają kurzajki. Głównym sposobem zarażenia jest kontakt bezpośredni skóra do skóry z osobą zakażoną. Jeśli ktoś ma aktywne kurzajki, wirusy znajdujące się na ich powierzchni mogą łatwo przenieść się na skórę innej osoby, zwłaszcza jeśli jest ona uszkodzona. Wirus HPV jest bardzo zaraźliwy w sprzyjających warunkach. Dotknięcie kurzajki, a następnie przetarcie własnej skóry, nawet w innym miejscu, może skutkować powstaniem nowej zmiany. Co więcej, wirus może przetrwać na przedmiotach, z którymi miał kontakt zainfekowany człowiek. Mowa tu o ręcznikach, pościeli, narzędziach do manicure czy pedicure, a nawet o powierzchniach w miejscach publicznych, takich jak podłogi w łazienkach czy prysznicach. Jest to tzw. transmisja pośrednia.
Szczególnie narażone na zakażenie są miejsca, gdzie skóra jest wilgotna i ciepła, ponieważ wirus HPV lepiej się tam rozwija. Baseny, sauny, siłownie, a także wspólne korzystanie z obuwia to miejsca, gdzie ryzyko zarażenia jest podwyższone. Dzieci, ze względu na ich ciekawość świata i częste dotykanie różnych powierzchni, a także ze względu na często jeszcze nie w pełni rozwinięty układ odpornościowy, są szczególnie podatne na zakażenie wirusem HPV i rozwój kurzajek. Warto również pamiętać, że wirus może się rozprzestrzeniać po własnym ciele. Jeśli ktoś ma kurzajkę na dłoni, może nieświadomie przenieść wirusa na inne części ciała, na przykład na stopę podczas chodzenia boso. Jest to tzw. autoinkolacja.
Należy podkreślić, że nie każda ekspozycja na wirusa HPV prowadzi do powstania kurzajek. Dużo zależy od indywidualnej odporności organizmu. Silny układ immunologiczny jest w stanie skutecznie zwalczyć wirusa jeszcze zanim pojawią się jakiekolwiek objawy. Jednak u osób z osłabioną odpornością, wirus może mieć większe szanse na przetrwanie i zainfekowanie komórek naskórka. Czynniki takie jak stres, niedobory żywieniowe, przewlekłe choroby czy stosowanie niektórych leków mogą osłabić naturalną obronę organizmu, zwiększając ryzyko rozwoju kurzajek.
Predyspozycje indywidualne a rozwój kurzajek na skórze

Jak powstają kurzajki?
Kolejnym aspektem, który wpływa na skłonność do powstawania kurzajek, jest stan bariery ochronnej skóry. Zdrowa, nieuszkodzona skóra stanowi skuteczną barierę dla wirusów. Jednak drobne urazy, skaleczenia, pęknięcia naskórka, a nawet nadmierne wysuszenie skóry, mogą ułatwić wirusowi HPV wniknięcie do organizmu. Dlatego też osoby z problemami skórnymi, takimi jak egzema, łuszczyca, czy osoby wykonujące pracę narażającą skórę na częste uszkodzenia mechaniczne lub kontakt z drażniącymi substancjami, mogą być bardziej narażone na rozwój kurzajek. Dotyczy to szczególnie skóry dłoni i stóp, które są najczęściej narażone na kontakt z potencjalnymi źródłami zakażenia.
Wiek również odgrywa pewną rolę. Dzieci i młodzież, u których układ odpornościowy wciąż się rozwija, a także osoby starsze, których odporność naturalnie słabnie, mogą być bardziej podatne na infekcje wirusowe, w tym na HPV. U osób dorosłych, ze sprawnym układem odpornościowym, kurzajki często ustępują samoistnie w ciągu kilku miesięcy lub lat, ponieważ organizm w końcu rozpoznaje i zwalcza wirusa. U dzieci ten proces może przebiegać inaczej, a nawroty lub nowe infekcje są częstsze. Warto również wspomnieć o czynnikach genetycznych, które mogą predysponować niektóre osoby do większej podatności na infekcje HPV, choć jest to aspekt mniej poznany i trudniejszy do jednoznacznego określenia.
Jakie czynniki środowiskowe sprzyjają powstawaniu kurzajek?
Środowisko, w którym przebywamy, ma znaczący wpływ na to, jak powstają kurzajki. Wilgotne i ciepłe miejsca stanowią idealne wylęgarnie dla wirusa HPV. Baseny, sauny, łaźnie publiczne, a także szatnie i prysznice na siłowniach to miejsca, gdzie wirus może łatwo przetrwać na wilgotnych powierzchniach i czekać na swojego kolejnego żywiciela. Chodzenie boso w takich miejscach znacznie zwiększa ryzyko kontaktu z wirusem i jego wniknięcia do organizmu przez drobne skaleczenia czy otarcia na stopach. Dlatego też zaleca się noszenie klapek w miejscach publicznych, gdzie ryzyko zakażenia jest wysokie. Odpowiednia higiena osobista i unikanie dzielenia się ręcznikami czy innymi przedmiotami osobistymi również są kluczowe.
Uszkodzenia skóry, nawet te niewielkie, otwierają drogę wirusowi. Praca fizyczna, która naraża skórę na otarcia, skaleczenia, a także częste moczenie rąk w wodzie (np. u osób pracujących w gastronomii czy służbie zdrowia) mogą osłabiać barierę ochronną skóry, czyniąc ją bardziej podatną na infekcje. W takich przypadkach wirus HPV ma ułatwiony dostęp do głębszych warstw naskórka, gdzie może się rozwijać. Utrzymywanie skóry w dobrej kondycji, nawilżanie jej i unikanie nadmiernych urazów jest ważnym elementem profilaktyki. Również noszenie niewygodnego, ocierającego obuwia, które powoduje mikrourazy na stopach, może sprzyjać powstawaniu kurzajek podeszwowych.
Dodatkowo, pewne zawody i aktywności mogą zwiększać ryzyko ekspozycji na wirusa. Na przykład osoby pracujące w miejscach, gdzie kontakt z wodą i wilgocią jest częsty, takie jak pracownicy basenów czy saun, czy też osoby mające częsty kontakt z ludźmi, mogą być bardziej narażone. Ważne jest, aby być świadomym tych ryzyk i podejmować odpowiednie środki ostrożności, takie jak stosowanie środków dezynfekujących, noszenie odzieży ochronnej tam, gdzie jest to możliwe, oraz dbanie o higienę osobistą. Wiedza o tym, jak powstają kurzajki, pozwala na podejmowanie świadomych decyzji mających na celu zminimalizowanie ryzyka zakażenia.
Dlaczego kurzajki są tak uporczywe i nawracające w leczeniu?
Jednym z głównych powodów, dla których kurzajki bywają tak uporczywe, jest fakt, że wirus HPV, odpowiedzialny za ich powstawanie, potrafi być bardzo podstępny. Po zakażeniu wirus nie zawsze od razu wywołuje widoczne zmiany. Może pozostawać w ukryciu w komórkach skóry przez długi czas, w stanie latencji. Nawet po skutecznym usunięciu widocznej kurzajki, wirus może nadal być obecny w okolicznych tkankach, co prowadzi do nawrotów zmian w tym samym miejscu lub w jego pobliżu. Jest to jedna z głównych przyczyn frustracji pacjentów, którzy po pozornym wyleczeniu znów muszą zmagać się z problemem.
Ponadto, wirus HPV jest niezwykle zakaźny i potrafi szybko rozprzestrzeniać się po ciele. Jeśli nie zostaną podjęte odpowiednie środki ostrożności, nowe kurzajki mogą pojawić się w innych miejscach na skórze, nawet jeśli pierwotna zmiana została usunięta. Autoinkolacja, czyli przenoszenie wirusa z jednej części ciała na drugą, jest częstym zjawiskiem, zwłaszcza u dzieci, które nie są świadome ryzyka lub nie przestrzegają zaleceń higienicznych. Sama obecność wirusa w organizmie nie gwarantuje, że kurzajki znikną raz na zawsze, ponieważ jego aktywność jest ściśle związana z kondycją układu odpornościowego.
Trudność w leczeniu kurzajek wynika również z faktu, że wirus atakuje komórki skóry, które szybko się dzielą. Wirusy HPV potrafią manipulować cyklem komórkowym, aby zapewnić sobie optymalne warunki do namnażania. Niektóre typy wirusów HPV są bardziej oporne na leczenie niż inne. Dodatkowo, naturalna regeneracja skóry może być procesem powolnym, a wirus potrafi wykorzystać ten czas na dalsze rozprzestrzenianie się. Skuteczne leczenie często wymaga czasu, cierpliwości i konsekwencji w stosowaniu zaleconych metod, a także wsparcia ze strony silnego układu odpornościowego, który ostatecznie jest w stanie wyeliminować wirusa z organizmu. Brak skutecznego leczenia może prowadzić do powstawania licznych, powiększających się kurzajek, które stają się coraz trudniejsze do usunięcia.
Jakie są dostępne metody leczenia kurzajek dla pacjentów?
Istnieje wiele metod leczenia kurzajek, a wybór najodpowiedniejszej zależy od lokalizacji, wielkości, liczby zmian oraz indywidualnej reakcji pacjenta. Jedną z najczęściej stosowanych metod są preparaty dostępne bez recepty, zawierające substancje keratolityczne, takie jak kwas salicylowy czy kwas mlekowy. Działają one poprzez stopniowe złuszczanie zrogowaciałej warstwy naskórka, w której znajduje się wirus. Stosowanie tych preparatów wymaga systematyczności i cierpliwości, ponieważ efekty zazwyczaj nie są natychmiastowe. Preparaty te należy aplikować bezpośrednio na kurzajkę, unikając kontaktu ze zdrową skórą, która może ulec podrażnieniu.
Inną popularną metodą jest krioterapię, czyli zamrażanie kurzajek za pomocą ciekłego azotu. Zabieg ten jest zazwyczaj wykonywany przez lekarza dermatologa lub w gabinetach kosmetycznych. Niska temperatura powoduje zniszczenie zainfekowanych komórek. Po zabiegu kurzajka często odpada, a w jej miejscu tworzy się nowa skóra. Czasami konieczne jest powtórzenie zabiegu, zwłaszcza w przypadku uporczywych zmian. Inne metody fizykalne obejmują elektrokoagulację (wypalanie) oraz laseroterapię, które również polegają na mechanicznym niszczeniu zmiany skórnej.
W bardziej opornych przypadkach lekarz może zalecić leczenie farmakologiczne, obejmujące stosowanie preparatów na receptę, zawierających silniejsze kwasy lub substancje przeciwwirusowe. Czasami stosuje się również immunoterapię, której celem jest pobudzenie układu odpornościowego do walki z wirusem HPV. W niektórych sytuacjach, gdy inne metody zawiodły, może być konieczne chirurgiczne wycięcie kurzajki. Ważne jest, aby pamiętać, że niezależnie od wybranej metody, leczenie kurzajek wymaga czasu i konsekwencji. Samodzielne próby usuwania kurzajek za pomocą ostrych narzędzi mogą prowadzić do powikłań, takich jak infekcje, blizny czy rozprzestrzenienie wirusa, dlatego zawsze warto skonsultować się z lekarzem lub farmaceutą.
„`